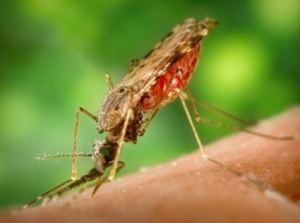
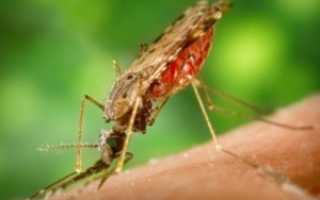
Малярия — приступы лёгкого повышения температуры до 42°.
Болезнь вызывается малярийными плазмодиями из комаров, ей болеет около 200–300 млн человек, ежегодно один процент из которых не вылечивается.
Синоним: от итальянского «mala aria» — плохой воздух; перемежающаяся лихорадка, болотная лихорадка.
Содержание
Хистори
Особо плохо с комарами было в царские времена на сочинском побережье, куда не сильно хотели ехать даже диссиденты — малярия сокращала средний срок ссылки до трёх лет, вместо этого тянуть лямку многие предпочитали на уютном севере.
Что это
Инфекционная болезнь малярия вызывается особыми микробами плазмодиями. Плазмодии — животные, а не бактерии (хоть и микроскопические одноклеточные — простейшие); перед тем, как заразить очередные полчища комаров твоей кровью, им приходится захватить тебя через укус поужинавшего тобой комара. Ведь ты лишь промежуточный хозяин, главная цель малярии — комары.
Сейчас диагноз ставится удобными тест-полосками как для беременности, только нужно капнуть кровью а не мочой.
В комаре
В желудке насекомого бесполые формы плазмодиев перевариваются, а половые размножаются и дают злобное яйцо (ооцисту), которое атакует желудок комара и выпускает потомство (спорозоиты) в кровь бедного двукрылого; спорозоиты оседают в слюнных железах. Комар остаётся боеспособен до 50 дней, потом малярийный детсад самообезвреживается.
При укусе вместе со слюной (той, от которой чешутся комариные дырки на коже) спорозоиты попадают в твою кровь и начинают там своё скромное пиршество.
В тебе
После укуса комара, инвэйдеры с током крови за полчаса прилетают в печень, где превращаются в бесполый вариант плазмодиев (шизонты), а там в течение инкубационного периода делятся на десятки тысяч следующих форм развития (мерозоиты). Последние идут гулять обратно в кровь и берут на абордаж проплывающие мимо эритроциты, в которых развиваются циклически в соответствии с приступами: четырёхдневная три дня развивается и на четвёртый даёт приступ.
Приступ малярийной лихорадки — это реакция ствола мозга (центра терморегуляции) на массовую атаку изменёнными белками разрушенных эритроцитов, на сами плазмодии и на продукты их жизнедеятельности.
В межприступных промежутках (апирексия) плазмодии тихо размещаются в эритроцитах и клетках печени, откуда показывают докторам факи и крутят фиги своими жгутиками: внутри твоих клеток они защищены от большинства лекарств.
Как это работает
Смертоносные комарики Anopheles распространены повсеместно: в Африке, Европе, Индии, Сибири и Карелии они живут вполне сносно, потенциально вызывая малярию и в этих местах. Реально — малярийный плазмодий в наших холодах таки не выживает, но наличие комаров летом может спровоцировать эпидемию из одного привозного пациента из какой-нибудь Индии.
Тропическая малярия
Самая убивающая — до 90% смертности без лечения.
После заражения проходит около 10 дней инкубации, затем внезапная постоянная лихорадка на неделю, с ознобом, болями по всему телу, возбуждением; затем почти всё проходит — передышка на сутки — и снова (если не умер) лихорадочный ад часов на тридцать, и так далее перемежающимися циклами. В разгаре приступа больной близок к шоку: сухая кожа, низкое АД (до 80/40), пульс повышен (100), тошнота/рвота/диарея. (спойлер: в анализе крови всё плохо: анемия, ретикулоцитоз, лейкопения, относительный лимфоцитоз; дикая гепатоспленомегалия, токсический гепатит )
Другие
У этих форм смертность намного ниже, но в обмен они почти всегда хронические:
- Четырёхдневная — есть чёткие светлые промежутки в 72 часа между приступами, лихорадит с утра часов по 13 и примерно в одно и то же время суток. Сохраняться в организме может десятки лет.
- Трёхдневная — аналогично, но трясет часов 6 с паузами по 40 часов. Инкубация или дней 10 или до 6 (!) месяцев. После «выздоровления» может дать приступ через 3–6–14 месяцев или спустя 3–4 года.
- Ovale — чисто Западно-Африканская, течёт доброкачественно и иногда проходит сама; приступы отличаются вечерним временем.
Доктор, что со мной будет?
Тропическая версия без таблеток через дней 10 обеспечивает смерть через ИТШ; зато при излечении тропические плазмодии не остаются в организме.
Раньше лечились хлорхинолом, теперь тропическая малярия к нему устойчива; первым же историческим лекарством был хинин — эталон гадости горькости, самое горькое вещество на планете. Ныне лечим Коартемом и Артеметром.
Полностью нормально от малярии почти не вылечиться, поскольку значительное количество паразитов сидит в неактивном виде в недрах печени, откуда раз в несколько лет они могут выходить и устраивать лихорадную вечеринку.
Профилактика
Дуст, он же ДДТ — волшебный порошок против комаров, который не применяют из-за какого-то негативного влияния на каких-то птичек, хотя ВОЗ рекомендует засыпать им все чёртовы болота.
Личная профилактика заключается в москитных сетках и прочих барьерных методах, прививок не существует. Так же, неплохо бы перед поездкой в тропики ознакомиться со списком опасных стран, поскольку при поездках в неблагополучные по малярии страны придётся пить таблетки против неё — да-да, химия ради профилактики. Здесь расписан подробный гайд для путешественников.
«Болотная лихорадка». Именно так раньше называлась болезнь, известная сегодня как «малярия» (от итальянского времен средневековой Европы mala aria — «плохой воздух»).
Малярия – не давно забытая «сказка». История и современность
Время первого появления этого недуга расценивается исследователями по-разному. Первые летописные источники были найдены в Китае. Давность их оценивается примерно в 2700 лет до нашей эры.
Ощутимый прогресс в открытии причины заболевания происходит в 80-х годах XIX столетия. Французский военный врач Шарль Лаверан, работая в одном из государств Северной Африки, обнаруживает в клетках крови больного малярией какой-то одноклеточный организм и причисляет малярию к паразитарным болезням. За это и другие открытия Лаверан получил Нобелевскую премию по физиологии и медицине 1907 года.
В 90-х годах происходит целый ряд научных событий, расширяющих представления об этом организме. Итальянские исследователи Маркиафава и Челли предлагают назвать род паразита Plasmodium. Врачи из разных стран, Патрик Мэнсон, Карлос Финлей и Рональд Росс, друг за другом выдвигают гипотезу о том, что в передаче возбудителя малярии человеку могут быть «виновны» комары. Россу удается показать, что некоторые их виды передают малярию птицам. В один и тот же с Россом год другой ученый, энтомолог и паразитолог Джованни Батиста Грасси, ставит эксперимент, в котором он заражает человека малярией посредством комариного укуса (опыты проводились на добровольцах и на себе).
Статистика свидетельствует: на сегодняшний день заболевание продолжает оставаться одной из глобальных проблем в области инфекционных заболеваний. Цифры говорят сами за себя. По данным ВОЗ, в 2016 году было зафиксировано более 200 млн случаев малярии, около 430 тыс человек погибли от этого недуга.
В каких странах малярия свирепствует сильнее всего? Подавляющая часть всех случаев инфицирования и смертей отмечается на африканском континенте. Значительному риску заражения, болезни и гибели подвержены дети в возрасте до 5 лет. Хотя отмечается, что за пятилетний период (2010-2015 годы) смертность от нее в этом возрастном диапазоне уменьшилась почти на 30%, драматичность ситуации меньше не стала: каждые две минуты от этого недуга умирает маленький ребенок.
В России и СССР это заболевание оставалось большой проблемой до начала мероприятий по ликвидации заболоченных мест. Вплоть до 50-х годов прошлого века случаи малярии отмечались не только в республиках Кавказа, в Закавказье, в Центральной Азии, но также и в средней полосе европейской части (Поволжье и другие районы).
Малярию в СССР практически ликвидировали к 1960-му году, однако отдельные случаи (несколько десятков в год) отмечались. Они были связаны с перелетом комаров с территории Афганистана.
Краткий ликбез по малярии
Что такое малярия?
Это трансмиссивная инфекционная болезнь. Их возбудители передаются кровососущими членистоногими, среди которых насекомые и клещи.
Малярия – вирус или бактерия?
Ни то, ни другое. Возбудители — одноклеточные паразитические организмы рода Plasmodium. Для человека актуальны несколько видов этих паразитов, из которых два — P. falciparum и P. vivax — создают наибольшую угрозу.
В зависимости от разновидности возбудителя различают виды малярии. P. vivax вызывает так называемую трехдневную малярию, P. malariae — четырехдневную малярию; P. ovale — овале-малярию; P. falciparum — тропическую малярию.
Симптомы болезни
Как при многих инфекционных заболеваниях, оказывающих воздействие на многие системы организма, малярия проявляется целым рядом признаков.
Отмечаются общая слабость, недомогание, периодически возникают приступы лихорадки, озноб, потливость. Аппетит отсутствует. Увеличиваются в размерах печень и селезенка, развивается анемия (малокровие). Человека могут беспокоить боли в суставах и мышцах, поясничной области, животе, тошнота и рвота, понос. Возможны проявления со стороны нервной системы в виде головных болей, бессонницы, судорог, нарушения сознания. Могут поражаться органы дыхания (бронхит, пневмония), почки, вплоть до развития почечной недостаточности.
Подробнее о симптомах пневмонии читайте здесь
Эти и некоторые другие симптомы, их выраженность зависят от формы малярии и своевременности лечения.
Интересно, что для малярии характерен очень широкий разброс по времени появления первых симптомов после проникновения в организм паразита. Он может колебаться примерно от недели до полутора лет. Иными словами, человек, побывавший в опасном по малярии регионе, уже может забыть о поездке, когда у него начнут появляться какие-то из вышеперечисленных симптомов.
Как происходит заражение?
Передача возможна при укусах самками комаров рода Anopheles, через кровь (например при ее переливаниях, через обсемененные паразитом медицинские инструменты), а также от матери ребенку внутриутробно.
Что происходит с организмом больного малярией?
При укусе самкой комара рода анофелес больного малярией человека, паразиты попадают в ее организм, где превращаются в одну из своих форм — спорозоиты. Они и попадают в организм здорового человека при укусе инфицированным комаром. С током крови спорозоиты достигают клеток печени и размножаются в них.
По окончании периода созревания, который может продолжаться от нескольких суток до нескольких месяцев, возбудитель выходит из клеток печени и попадает в эритроциты. Здесь он продолжает размножаться. Периодически (каждые 2-3-е суток) оболочки эритроцитов разрываются, и плазмодии выходят в плазму крови, что приводит к появлению лихорадки и ознобу. После они проникают в здоровые эритроциты и цикл повторяется.
Промежуточные формы паразита могут находиться в организме (в печени) на протяжении ряда лет.
Диагностика и лечение
К кому обращаться при первых признаках малярии?
Малярией занимаются врачи-инфекционисты. Диагностика основывается на обнаружении клинических проявлений — приступообразной лихорадки с ознобом и потливостью, увеличении печени и селезенки.
МРТ печени: за и против. Рассказывает главный врач «МРТ Эксперт Липецк» Оксана Егоровна Волкова
Имеет значение факт нахождения в регионе, где встречается это заболевание — на протяжении 3 лет до дебюта болезни; переливание крови или иных процедур, связанных с нарушением целостности кровеносных сосудов — на протяжении 3 месяцев до начала лихорадки.
Лабораторное подтверждение заключается в поиске возбудителя в крови — в так называемой «толстой капле», мазке крови и с помощью полимеразной цепной реакции (ПЦР). Кроме того, исследуется наличие в крови антител против патогена.
Также существует экспресс-тест.
Длительно, но эффективно. Как лечат малярию?
Лечение состоит в назначении противомалярийных препаратов, влияющих на различные фазы развития паразита.
При органных нарушениях используются соответствующие мероприятия: противошоковая терапия; гемодиализ, гемосорбция (при почечной недостаточности); переливание компонентов донорской крови.
Солнце, море, песок. Где можно заразиться малярией?
Считается (и во многом это действительно так), что малярия — удел стран и регионов с определенными климатическими условиями. По данным ВОЗ, большинство заражений ей приходится на Африку. Вместе с тем в группе риска также регионы Латинской Америки, Юго-Восточной Азии и Ближнего Востока.
Казалось бы, у нас поводов для беспокойства нет. Да, туристы понимают ответственность при поездке в потенциально опасные страны. Да, необходима профилактика, чтобы не заболеть. Но если, к примеру, я никуда не езжу и ездить не собираюсь, а малярию в России полностью ликвидировали еще в прошлом веке, то с чего бы мне беспокоиться?
Как оказалось, все не так просто. С одной стороны, малярией все же можно заразиться и у нас: некоторый эпидемиологический риск имеется на Северном Кавказе. С другой, никто не отменял туризм. А потому съездить и «подцепить» паразита там также вполне возможно. А с учетом того, насколько длительным может быть инкубационный период, проявиться заболевание может и гораздо позднее после возвращения. И если случаи «привозной» малярии встречаются независимо от времени года, то «отечественный» период передачи заболевания — с июня по сентябрь.
Заразиться же можно там, где есть влага, тепло и инфицированные комары. А как же не заразиться?
Лучшее лечение – это профилактика. Как не заболеть малярией?
Прежде всего необходимо предупреждать укусы комаров. Особенно это актуально в промежуток времени от начала сумерек до рассвета. С этой целью во время сна следует использовать специальные сетки, обработанными средствами против комаров продолжительного действия, а также защитную одежду и репелленты.
Специальными службами проводится ликвидация мест выплода комаров, использование противокомариного «биологического оружия» — например рыбы гамбузии, питающейся личинками комаров.
Если вы планируете поездку в один из опасных регионов, может понадобиться использование медикаментов (химиопрофилактика) до, во время поездки и после возвращения.
Не следует выезжать в такие регионы беременным, маленьким детям, людям с ослабленной иммунной системой. Если поездка неизбежна, то необходимо получить подробные консультации по вопросам профилактики в специализированных центрах или иных соответствующих учреждениях.
Есть ли вакцина?
Да, разработки и испытания таких препаратов ведутся. Одну из таких вакцин ВОЗ планирует использовать в этом году в нескольких африканских странах.
Бактерии и инфекции — Симптомы и лечение малярии
Симптомы и лечение малярии — Бактерии и инфекции
Тысячи людей, посещающих тропические страны, сталкиваются с большой опасностью. Малярийный паразит или plasmodium malariae вызывает развитие инфекции, влияющей на клетки крови. Существует более 100 разновидностей малярийных плазмодиев, но всего 4 вида способны вызывать развитие опасной болезни. Ежегодно болеют малярией более 300 миллионов человек (мужчин, женщин, детей), из них 1,5 миллиона случаев смертельны.
Что представляет собой?
Второе название — «болотная лихорадка» или «перемежающаяся лихорадка». Это инфекционная болезнь, передающаяся от больного человека к здоровому через укусы малярийного комара, а впоследствии через переливание крови, от мамы к ребенку при беременности. Заразиться малярией можно в странах с теплым климатом и повышенной влажностью.
Причины заражения
Что вызывает: этиология
Причина заболевания — простейшие одноклеточные, вызывающие опасное заболевание, собраны в группу плазмодиев из 4 видов:
- Pl. Falciparu — самый опасный вид.
- Pl. Vivax — виновник классической формы заболевания.
- Pl. Malariae.
- Pl. Ovale.
Патогенез
Плазмодий проходит 2 стадии развития:
- спорогонии (участвует насекомое);
- шизогонии (задействован человек).
Развитие шизогоний состоит из 2 фаз:
- Тканевая. Длительность фазы составляет до 14 дней и совпадает с периодом инкубации. В это время шизогонии размножаются в клетках печени и выходят в кровь.
- Эритроцитарная. В этой фазе проявляется клиническая симптоматика. Происходит распад эритроцитов и продукты жизнедеятельности простейших попадают в плазму.
Жизненный цикл
Путь развития возбудителя невозможен без носителей: комар и человек. Простейшее одноклеточное передается насекомому с зараженной кровью человека. В желудке оно оплодотворяется и размножается, образуя споры, которые накапливаются в слюне. При укусе насекомого они попадают в кровь человека и начинается сложный жизненный цикл возбудителя малярии. Кровь разносит споры по организму, они попадают в печень. Там они размножаются, преобразовываясь в мерозоиты. После выхода из печени проникают в красные кровяные тельца. Плазмодий 3 и 4 типа может длительное время оставаться в печени, они вызывают рецидивы малярии даже через многие месяцы.
Кровь человека, который болеет малярией, опасна и при переливании, и даже для укуса здоровых насекомых. Существует вероятность заражения малярией здорового человека.
Эпидемиология
Впервые возбудителя малярии обнаружили в 1880 году. Открыватель — французский врач Шарль Луи Лаверан. Заболеваемость болотной лихорадкой носит сезонный, очаговый характер, хотя его география достаточно широкая. Сезонность инфицирования в умеренном климате составляет от 1,5 до 3 месяцев, в субтропическом климате — от 5 до 8, а в тропиках круглый год. Она не встречается в северных широтах и не развивается выше 1800 м от уровня моря.
Виды малярии
Вид возбудителя малярии является характерной особенностью для подразделения патологии на 4 классических вида:
- Тропическая. Опасный вид инфекции, течение патологии сопровождается серьезными осложнениями. Заболевание тяжело лечится, нередко результат — смерть пациента. Тропическая малярия считается наиболее распространенной формой.
- Трехдневная. Классическая форма, проходит без осложнений и нет летального исхода.
- Овале. Схожа с трехдневной формой, но с более мягким процессом.
- Четырехдневная. Доброкачественная форма, характеризующаяся острым течением.
Существует 5 вид — шизонтный или шприцевый. Для него характерно попадание развитых шизогоний в результате переливания крови или заражения плода во время беременности. Отсутствие фазы развития микробов в печени — отличительная особенность данного вида. Проявление клинических признаков зависит от количества введенной крови.
Симптомы
Характерные симптомы малярии — это результат прохождения всех циклов развития простейших в организме. Для малярии характерна последовательность циклов, приступы сменяет спокойствие. Если необходимое лечение не начато, последующий приступ протекает тяжелее и может закончиться смертью. Каждый вид инфекции сопровождают характерные признаки малярии у человека:
- При трехдневной через день наблюдается высокая температура. Первые признаки проявляются до обеда, их продолжительность до 12 часов. Резкий скачок сменяет снижение и обильный пот. При сдаче анализа крови через несколько недель можно обнаружить анемию. Инфекция сохраняется в организме до 3 лет, вызывая поздние рецидивы.
- Лихорадка при малярии четырехдневной держится с интервалом в 2 дня. Проявление симптоматики мягче, но длительная сохранность инфекции в организме (до 50 лет).
- При овале симптомы появляются в вечернее время, повторяются через день.
- Лихорадочное состояние при тропической форме держится на протяжении 30 часов, характерная цикличность отсутствует. После длительных лихорадочных состояний может произойти поражение центральной нервной системы, развивается кома.
Стадии развития процесса
Независимо от вида плазмодий течение патологии делится на периоды:
- Инкубационный период. Средняя продолжительность 10 дней. В этот период происходит накопление плазмодиев, клиническая симптоматика отсутствует.
- Продромальный период. Возникновение неспецифических симптомов. Появляется хроническая усталость, разбитость, боль в голове, субфебрильная температура.
- Приступ. На его продолжительность влияет тип плазмодиев. Бактерии выходят из красных телец, продукты их жизнедеятельности распространяются по крови. Характерные признаки интоксикации:
- высокая температура;
- головная боль;
- мышечные боли;
- малокровие;
- увеличенная печень и селезенка.
Период между приступами. Снижаются симптомы отравления организма, улучшается самочувствие. Такую картину обуславливает уход микроорганизмов обратно в эритроциты. Иногда человек выглядит здоровым.
Особенности малярии у детей
Низкий иммунитет у детей обуславливает тяжелую клиническую картину, поэтому если появилась симптоматика, нужно срочно обратиться к врачу. У ребенка до 5-летнего возраста своеобразное течение заболеваний. В период возникновения лихорадочных приступов отсутствует потоотделение и вместо озноба появляется синюшность конечностей, под носом. Кожа малыша бледнеет, начинаются судороги и рвота. Малярия у детей характеризуется резким скачком температуры, затем снижением до субфебрильной. Отравление организма токсическими веществами приводит к расстройству пищеварения: боль в животе, понос. Появляются характерные признаки:
- анемия при малярии;
- пятнистая сыпь на теле.
При беременности
Процесс беременности сам по себе достаточно сложный. Физиологические изменения организма, гормональные нарушения, иммунологические встряски делают будущую маму и малыша чувствительными к инфекции. У беременных тяжесть течения патологии в несколько раз сильней, чем у небеременных. Развиваясь, бактерия оказывает негативное действие на плод, угрожая нарушением умственного развития.
Если заражение организма женщины произошло в первом триместре беременности велика вероятность гибели плода, наступления преждевременных родов или самоаборта. Перенесенная внутриутробно болезнь сказывается на развитии плода. В первые дни после рождения у ребенка проявляются последствия внутриутробного заражения: лихорадка, желтуха, судороги, отек легких.
Диагностические процедуры
Диагностика основывается на изучении клинической симптоматики и сведений о эпиданамнезе больного. Подтверждение диагноза происходит путем проведения лабораторных методов исследования крови. Согласно микроскопии кровяного мазка, определяют насыщенность бактериями, какого они вида. С целью изучения крови нужно делать два мазка:
- Тонкий, позволяющий определить тип инфекции и стадию ее развития.
- Толстый. Метод определения плазмодия и его стойкости к лекарственным препаратам.
Второй метод диагностики — ПЦР. Экспериментальный метод молекулярной диагностики достаточно дорогостоящий, поэтому как основной метод его не используют, только в качестве дополнительного. Для распознавания антител в крови человека проводят иммуноферментный анализ. Выбор метода диагностики зависит от возможностей медицинского учреждения, но проведение микроскопии крови обязательно.
Общий анализ крови показывает наличие анемии, увеличение лейкоцитов, снижение тромбоцитов. В общем анализе мочи присутствует кровь.
Лечение болезни
Больной человек — источник инфекции. При подозрении на наличие патологии у взрослых или детей немедленно больного госпитализируют и помещают в инфекционное отделение. Находится он в медицинском учреждении до полного исчезновения инфекции при малярии. Больному проведут полное обследование и назначат курс интенсивной терапии.
Чем лечить?
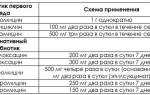
- Антибактериальные препараты:
- «Хинин» — самый надежный и проверенный. Лечение проводится при внутривенном введении лекарства. Продолжительность терапии 7 дней. При невозможном введении препарата его вводят внутримышечно, но дополнительно приписывают антибиотики и второе противомалярийное средство.
- «Хингамин» — таблетированное средство против малярии. Курс лечения 5 дней для взрослых. Для детей вводят препарат внутримышечно.
физиологический раствор; «Гемодез»; «Фуросемид»; «Эуфиллин»; эритроцитарная масса. Укрепление иммунитета; Симптоматическое лечение.
Осложнения
Кроме неприятных симптомов, сопровождающих заболевание, опасно развитие осложнений:
- поражаются легкие и печень;
- развивается анемия;
- мозговые нарушения (судороги, паралич, кома);
- внутрисосудистый распад эритроцитов (почечная недостаточность).
Профилактика
Своевременное выявление случаев заболеваний, необходимая терапия больных и носителей, осуществление эпидемиологического контроля и профилактика — комплексный подход, помогающий контролировать ситуацию. Профилактика малярии обязательна абсолютно для всех. К основным профилактическим мерам относится борьба с переносчиками микроорганизмов, поэтому нельзя забывать о средствах защиты:
- москитные сетки на дверях и окнах;
- средства против комаров.
Прививка против малярии не разработана, поэтому в качестве профилактики используются противомалярийные средства. Выезжая в зону повышенного риска, курс профилактики начинают за 2 недели до поездки, продолжают все время нахождения на территории риска и 4 недели после возвращения. В группу риска по высокой заболеваемости входят туристы, беженцы, носители плазмодиев. Если человек болел малярией, его обязательно ставят на учет.